El virus del papiloma humano (VPH) ataca a las células epiteliales y tiene un diámetro de partícula de 55 nm. Una característica especial es la proliferación del epitelio de la piel y las mucosas. En la etapa inicial, el patógeno suele atacar las células basales del epitelio y penetra en ellas mediante microtraumatismos. Los papilomas localizados se encuentran con mayor frecuencia en la piel del cuello, las axilas, la ingle y los genitales (con mayor frecuencia), la mucosa oral y la nasofaringe.
Este virus puede persistir durante muchos años sin síntomas. Para detectar el VPH se utilizan métodos de microscopía electrónica o de hibridación molecular.
Tipos de virus del papiloma humano
En los humanos existe el VPH, que afecta las mucosas y la piel. Entre la variedad de virus del papiloma, se distinguen los tipos con bajo y alto riesgo oncogénico. Se ha demostrado que las propiedades oncogénicas están asociadas con la capacidad de integrar el ADN en el genoma de las células humanas.
El virus se activa en el 10-20% de los casos. Dependiendo del tipo, pueden ocurrir cambios benignos o malignos. Algunos VPH no son oncogénicos. Conducen al desarrollo de verrugas y verrugas genitales. Los más comunes son el VPH 6 y 11.
Los oncogenes del VPH conllevan un alto riesgo de desarrollar lesiones cancerosas, particularmente en el cuello uterino o el ano. Los VPH 16 y 18, así como 5 y 8, son más comunes en la piel y pueden provocar cáncer de piel. El tipo de cáncer más conocido causado por el VPH es el cáncer de cuello uterino. Pero los hombres también pueden infectarse con el virus del papiloma, que en el peor de los casos provoca cáncer de pene o de ano.
Las mujeres suelen encontrarse con el VPH 16: esta es una forma en la que se observa parasitismo intrasomal, es decir, fuera del cromosoma de la célula (benigno). El VPH 18 tiene un alto riesgo de desarrollar cáncer: inicialmente se forman tumores benignos que, después de un tiempo, degeneran en cáncer. En este caso, los viriones tienen tamaños diminutos (hasta 30 nm).
- neoplasias del cuello uterino;
- oncología invasiva o preinvasiva;
- Verrugas genitales del tracto urinario y genitales.
Características de la infección.

El virus del papiloma humano es muy contagioso. La transmisión generalmente ocurre a través del contacto directo de piel a piel o de membrana mucosa a mucosa con una persona infectada. La infección genital ocurre con mayor frecuencia durante el sexo vaginal u oral. Una gran cantidad de parejas sexuales u otras infecciones de transmisión sexual (ITS) aumentan el riesgo. La transmisión indirecta a través de objetos, ropa o ropa de cama contaminada también es posible, pero es bastante rara.
En el 7% de los casos, la transmisión del virus de madre a hijo puede ocurrir durante el parto si la infección está activa. Si está infectado con el VPH 16 o 18, el riesgo aumenta al 40%.

Al penetrar en el epitelio y violar su integridad, la infección por virus del papiloma promueve el crecimiento de la capa inferior de células epiteliales en forma de condiloma o verrugas. Esta forma de la enfermedad es contagiosa y se propaga rápidamente a otras personas. Las verrugas y los condilomas no suelen provocar metástasis y suelen desaparecer espontáneamente.
Síntomas del VPH
El período de incubación es de hasta 9 meses (promedio de 3 meses). El VPH puede estar presente en el cuerpo sin ningún síntoma evidente. El virus puede pasar desapercibido durante meses o años. Incluso en esta etapa es contagioso.
Las verrugas cutáneas suelen aparecer en grupos y aumentan en número cuando se rascan. Las dos formas más comunes de papilomas son grisáceos, duros, elevados con una superficie rota (verruga común) o planos y rojizos (verruga plana). Las verrugas puntiagudas surgen en las plantas de los pies o en los talones, crecen hacia adentro y, por lo tanto, suelen ser dolorosas.
- Verrugas genitales. Nódulos pálidos o rojizos que a menudo aparecen en grupos y aparecen en los labios, la vagina, el pene, la uretra, el canal anal y el recto. Son muy contagiosos.
- Condilomas planos. Aparecen en forma de nódulos planos y se producen principalmente en los órganos genitales femeninos. Aumentan el riesgo de desarrollar cáncer.
- Condilomas gigantes (tumores de Buschke-Levenshtein). Crecen formando enormes formaciones y destruyen el tejido circundante. En casos raros, pueden degenerar y provocar un carcinoma de células escamosas.
También es posible una infección de las membranas mucosas del tracto respiratorio superior. La conjuntiva de los ojos puede verse afectada, lo que produce crecimientos con tallos rosados.
Es más difícil reconocer un curso asintomático, que el médico sólo puede detectar con la ayuda de instrumentos como el ácido acético (provoca la decoloración de las verrugas) o un microscopio.
Además, el virus puede colonizar las células sin provocar cambios en los tejidos. A esto se le llama infección latente, es decir, la presencia de patógenos pero sin síntomas. Después de la infección, esta fase puede durar desde varias semanas hasta varios meses.
Posibles consecuencias
Durante una infección, los virus penetran en las células de la piel y el tejido de las membranas mucosas, se asientan en los núcleos de las estructuras celulares y se multiplican allí. Por lo general, estas infecciones por VPH pasan desapercibidas y se curan por sí solas sin consecuencias porque el sistema inmunológico combate con éxito el patógeno.
Sin embargo, algunos tipos de VPH provocan cambios en la piel llamados crecimientos. Las posibles formas son las verrugas genitales o los condilomas y papilomas, que pueden afectar, por ejemplo, a la cara, los brazos o las piernas.
Los cambios tisulares resultantes suelen ser benignos, pero también pueden degenerar y provocar cáncer. Por ejemplo, el cáncer puede ocurrir décadas después de una infección por VPH. También son posibles los cánceres de los órganos genitales femeninos externos (cáncer de vulva y vagina), cáncer de ano, cáncer de pene y cáncer de boca y garganta (tumores en la zona de la cabeza y el cuello).
Estableciendo el diagnóstico

Como parte de las visitas preventivas al ginecólogo, a las mujeres se les realizan pruebas para detectar la infección por VPH. Durante un examen ginecológico, se toma un frotis del revestimiento cervical; esto se llama prueba de Papanicolaou (examen citológico). El material resultante se examina en busca de cambios en el tejido para determinar condiciones precancerosas.
Además, se puede realizar una prueba del VPH, en la que en el laboratorio se examina el material celular de un hisopo de mucosa o una muestra de tejido para detectar la presencia de determinados virus. Sin embargo, esto sólo prueba que el área afectada está infectada, pero no dice si se han producido cambios en el tejido. Por lo tanto, una prueba del VPH es particularmente útil en combinación con una prueba de Papanicolaou y puede ayudar a detectar lesiones precancerosas en una etapa temprana.
Si la prueba es positiva, no hay necesidad de preocuparse ya que las infecciones no siempre provocan cáncer. Para detectar cambios en los tejidos en una etapa temprana, se recomiendan exámenes regulares. Por el contrario, un resultado negativo de la prueba no dice si hubo una infección en el pasado que el cuerpo combatió con éxito.
No existe un examen preventivo para los hombres en el que la prueba se realice periódicamente. Si hay cáncer subyacente, un examen del tumor puede determinar si el cáncer es causado por una infección por VPH.
En el diagnóstico de laboratorio también se utilizan métodos especiales de ADN, como la PCR en tiempo real. Las verrugas anogenitales, causadas por los tipos 6 y 11 del VPH, se detectan fácilmente durante un examen pélvico.
Cómo curar el virus del papiloma humano

En la mayoría de los casos, la enfermedad no requiere tratamiento porque desaparece por sí sola y ya no se pueden detectar los virus. Sin embargo, si este no es el caso, la infección puede durar más y durar meses o años.
Hasta la fecha, no existen métodos de influencia sistémica sobre este virus que puedan destruirlo por completo. Sin embargo, el tratamiento de las verrugas existentes reduce la cantidad de virus, de modo que en muchos casos el sistema inmunológico puede combatir y eliminar los virus restantes. En algunos casos, los patógenos sobreviven y pueden provocar síntomas de la enfermedad una y otra vez.
- Las verrugas plantares y genitales se pueden tratar con medicamentos que contengan ácido salicílico tópico.
- La crioterapia también es un método comúnmente utilizado para el VPH. En este caso, la verruga se quema con frío y nitrógeno líquido.
- El láser o el electrocauterio son métodos igualmente utilizados.
El cáncer causado por el VPH es mucho más difícil de tratar. En el caso del cáncer de cuello uterino, suele ser aconsejable extirpar el útero o la parte superior de la vagina y los ovarios. Esto puede complementarse con radioterapia para eliminar la posibilidad de una recaída. Otros cánceres causados por el VPH se tratan con mayor frecuencia con terapias dirigidas como radiación o quimioterapia.
Hay que tener en cuenta que la cirugía no es una solución radical, sino que sólo soluciona un problema cosmético, ya que tras su eliminación el virus puede permanecer en los tejidos circundantes y los condilomas pueden reaparecer.
Prevención de infecciones
Hay dos vacunas: una vacuna bivalente contra el VPH 16 y 18 y una vacuna tetravalente contra el VPH 6, 11, 16 y 18. La vacuna se recomienda para todas las niñas a partir de 14 años.
Una vacuna no protege contra todos los tipos de VPH. Por lo tanto, se recomienda a todas las mujeres de entre 25 y 65 años que se realicen pruebas periódicas de citología, incluso si han sido vacunadas.
La detección oportuna y la eliminación completa del condiloma reduce el riesgo de padecer la enfermedad. La eficacia del uso de condones para proteger contra la transmisión de infecciones puede reducir significativamente el riesgo de desarrollar esta enfermedad. La forma más prometedora de prevenir y tratar las etapas iniciales de la enfermedad provocada por esta infección es una vacuna polivalente específica.
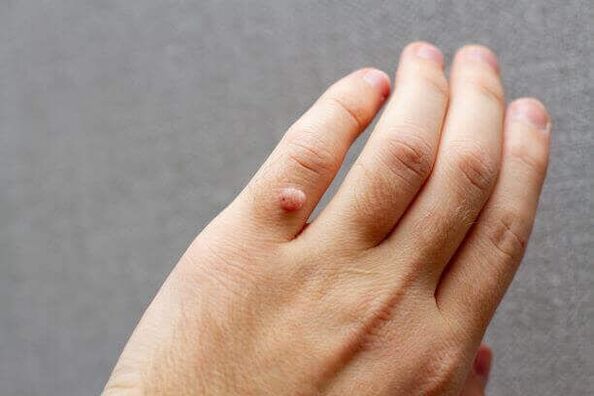
Por qué aparecen las verrugas plantares y métodos de tratamiento.
Las verrugas son lesiones cutáneas que aparecen en forma de formaciones redondas especiales que sobresalen de la superficie. Son causadas por ciertos virus.
Debido a su ubicación, estas formaciones suelen provocar molestias físicas. A menudo reaparecen incluso después del tratamiento.
Tipos y razones
Existen muchos tipos de verrugas; Se clasifican según una serie de características:
- Simplemente. Aparecen en partes expuestas del cuerpo, brazos, piernas, cara y cuero cabelludo. Por lo general, no son peligrosos, pero no son estéticamente agradables y pueden multiplicarse rápidamente y afectar grandes áreas de la piel. Están organizados como "familias".
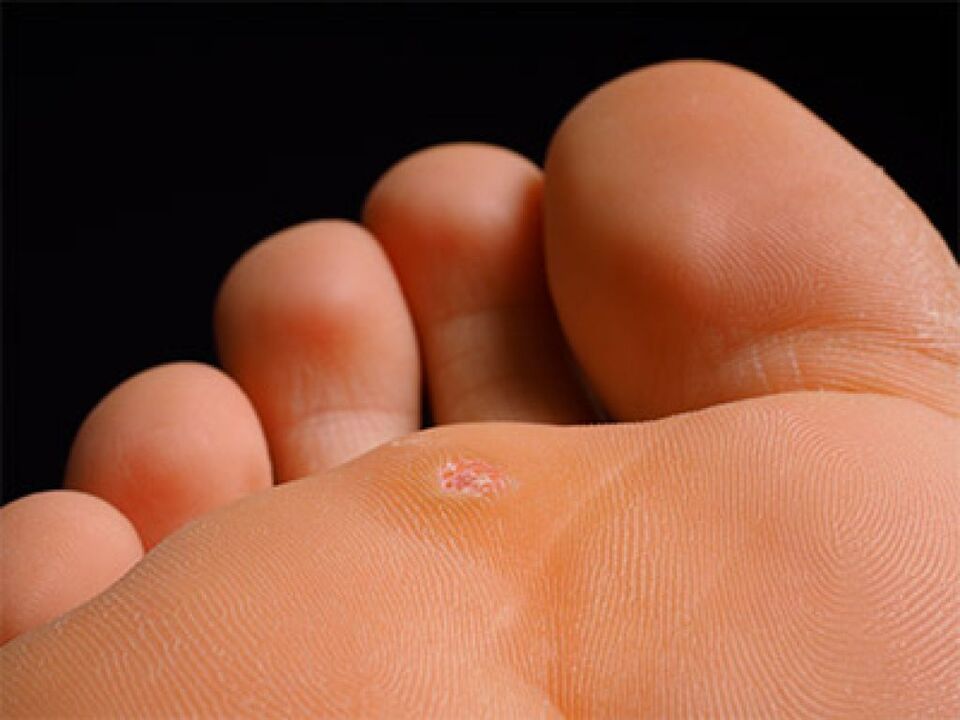
- Plantar. Su localización es exclusivamente en los pies. Provoca molestias al caminar.
La causa principal es la infección por el virus del papiloma humano, que afecta las mucosas y la piel.
Virus del papiloma humano
Este es uno de los virus más comunes en la tierra. La infección puede ocurrir de diferentes maneras:
- contacto y hogar (a través del tacto);
- sexual (genital, anal, oral-genital);
- al nacer de madre a hijo.
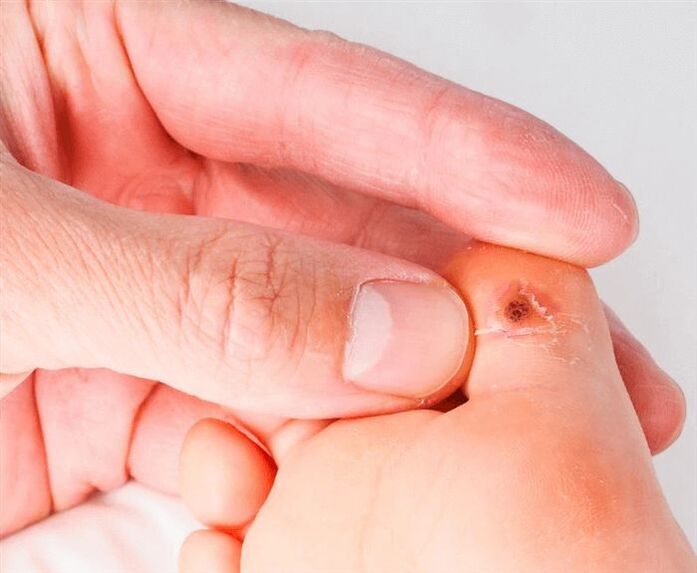
El período de desarrollo de la enfermedad varía desde varias semanas hasta decenas de años. Esto se explica por el hecho de que es posible que el virus no se manifieste durante mucho tiempo, pero tan pronto como la inmunidad se debilita un poco, inmediatamente aparecen crecimientos en la piel y / o las membranas mucosas. El principal peligro de esta enfermedad es que ciertos tipos de VPH tienen una alta probabilidad de provocar la formación de un tumor maligno (cáncer de piel o de mucosas). Para que la enfermedad no conduzca a la formación de un tumor, es necesario un examen médico y no la automedicación.
Síntomas y tipos de verrugas en el pie.
Una verruga plantar aparece como un engrosamiento parecido a un callo con una capa de piel de estrato córneo. Dificulta la marcha y causa dolor. El estado pasivo se caracteriza por una reproducción lenta que no llega al estrato córneo del epitelio, por lo que esta condición no se manifiesta externamente.
El estado activo se caracteriza por el hecho de que el virus se desarrolla rápidamente y se manifiesta con numerosos síntomas a medida que asciende a las capas superiores de la epidermis. La verruga plantar también se llama verruga plantar o verruga de pollo. El virus penetra la capa externa de la piel a través de cortes y abrasiones al entrar en contacto con la piel:
- Primero aparece una pequeña pápula de color gris amarillento con una superficie irregular.
- Poco a poco, el pequeño elemento se vuelve más denso y adquiere un color sucio.
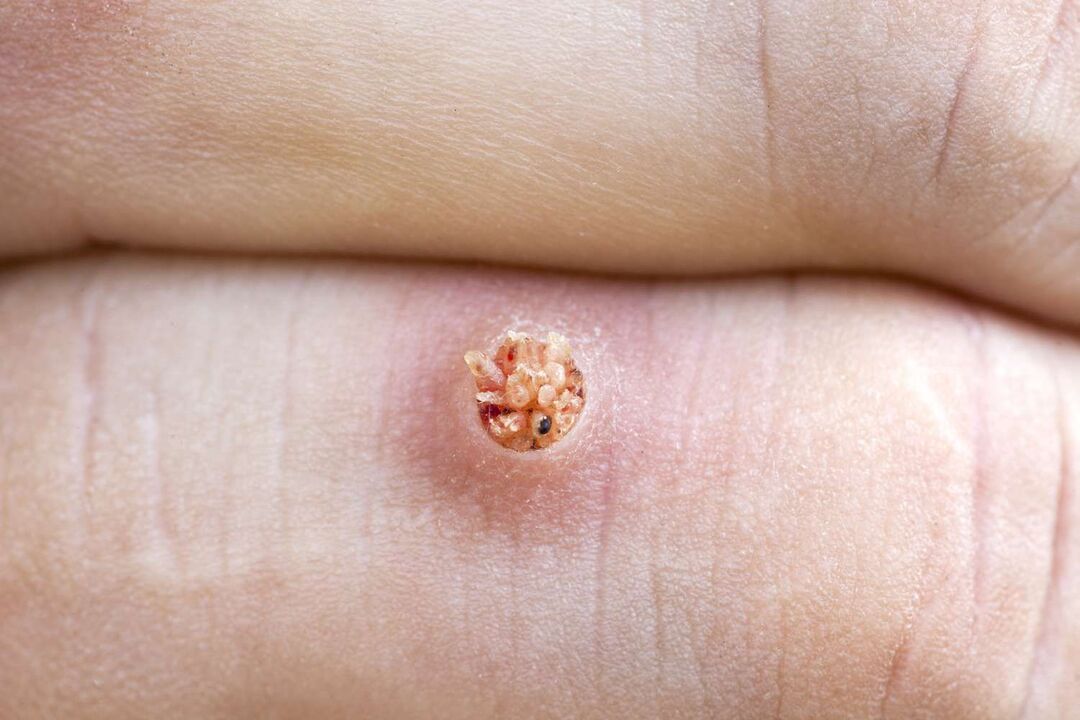
Desde el interior, una verruga plantar parece papilas demasiado grandes de diferentes tamaños con un tinte rosado. Allí se forman vasos capilares adicionales, que en caso de infección de verrugas pueden provocar sangrado.
Eliminación de verrugas plantares
Vale la pena tratar una verruga plantar si:
- Hay sensaciones dolorosas.
- La verruga está sangrando.
- Tenía manchas.
- La verruga aumenta rápidamente de tamaño.
Existen muchos métodos de tratamiento. Uno de ellos es la criodestrucción. El objetivo del método es exponer la verruga a nitrógeno líquido a una temperatura de menos 196 grados. Se congela la zona afectada por el virus y se elimina la verruga.
Se utiliza el método de exposición habitual y agresivo. El método agresivo consiste en aplicar nitrógeno durante unos segundos más, pero este método es más doloroso. Es importante tener en cuenta que si aparece una verruga y persiste durante más de seis meses, la eficacia de la criodestrucción disminuye drásticamente y, en consecuencia, la importancia de dicha operación también desaparece.
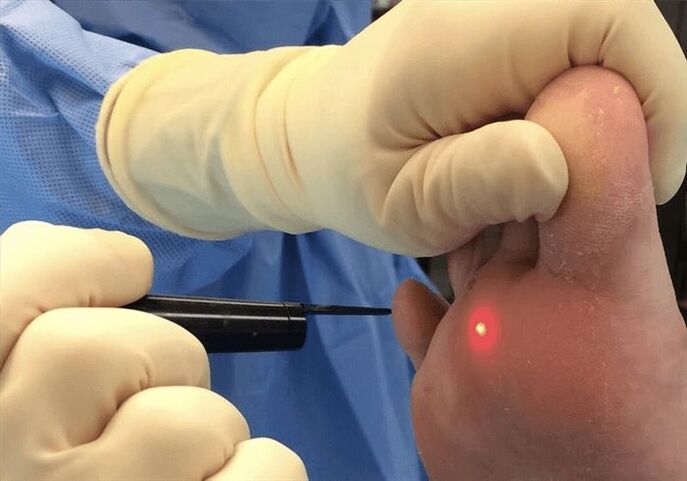
Después de eliminar una verruga plantar con nitrógeno líquido, debes seguir algunas recomendaciones:
- la ampolla que queda en el lugar de la verruga no se puede abrir;
- Para evitar daños mecánicos, utilice un vendaje esterilizado en lugar de una tirita.
- Trate el área afectada con alcohol salicílico al 2% dos veces al día;
- Trate de evitar que entre agua en la zona afectada.
Otro método es la coagulación con láser. Este es uno de los métodos de eliminación de verrugas más comunes. La mayoría de los sistemas láser están equipados con un sistema de refrigeración especial. Por tanto, el procedimiento se realiza con mínimas molestias y no permite inflamación ya que el láser tiene propiedades antisépticas. Además, es un método sin contacto.
Hay múltiples posibilidades:
- Láser de dióxido de carbono (CO2). En este caso, el tratamiento se realiza mediante luz infrarroja. El método tiene una eficacia del 70%, pero la desventaja es que también se puede dañar el tejido sano.
- Láser de erbio. Este método de tratamiento utiliza una longitud de onda más corta, lo que reduce la probabilidad de dejar cicatrices después de la cirugía. La eficiencia suele ser del 75%.
- Láser de colorante pulsado. Este método de exposición provoca la destrucción primaria de los capilares dilatados de la verruga y la estimulación del sistema inmunológico, lo que contribuye a una curación eficaz. La efectividad del tratamiento ronda el 95%.
Después del tratamiento con láser, se forma una costra en la zona afectada, que desaparece por sí sola en un plazo de siete a diez días. Las recomendaciones para este método de tratamiento son las mismas que después de la exposición al nitrógeno: evitar daños mecánicos y la entrada de agua.
La siguiente opción para eliminar las verrugas es la electrocoagulación. Se suministra una corriente de alta frecuencia a la verruga. El tratamiento se realiza bajo anestesia local. Cuando una verruga se expone a altas temperaturas, las células afectadas por el virus del papiloma se evaporan. Otra ventaja de este método es que previene el sangrado cauterizando los vasos sanguíneos. Después de la operación, se forma una costra en la zona de piel afectada, que desaparece en 7 a 10 días.
Una verruga plantar se puede tratar con cirugía directa. En este caso, la escisión se realiza bajo anestesia local y luego se aplican suturas. Después de la operación, el médico le prescribirá ciertas recomendaciones. Por ello, se recomienda evitar que entre agua y jabón en la zona afectada, no arrancar la costra resultante y tratar la zona afectada con un antiséptico en los primeros 7-10 días.
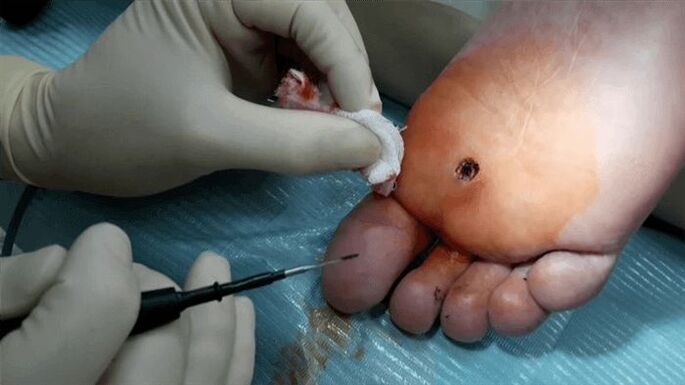
Existen ciertas contraindicaciones para cada tipo de cirugía. Por lo tanto, la operación no se puede realizar si ocurre lo siguiente:
- El embarazo;
- diabetes mellitus;
- tumores malignos en el cuerpo;
- infección e inflamación alrededor de la verruga;
- exacerbación del herpes;
- alta temperatura.
Si su presión arterial es alta, el procedimiento también debe posponerse.
Tratar las verrugas sin cirugía

La gente suele preguntarse cómo eliminar una verruga plantar sin cirugía. Para ello puede utilizar ungüentos y soluciones farmacéuticas.
Básicamente, estos ungüentos tienen los siguientes efectos:
- antiinflamatorio;
- Antiséptico;
- inmunomodulador;
- antivírico;
- antifúngico.
Además, puede contener vitamina E, que también tiene un efecto positivo en el tratamiento, ya que las vitaminas generalmente fortalecen el organismo y reducen el riesgo de recaída.
Es importante que estos productos se utilicen en verrugas plantares simples y planas. Si se producen efectos secundarios, es necesario lavar el medicamento con abundante agua tibia y consultar a un médico inmediatamente.
Entonces es posible curar las verrugas, hay muchas maneras de hacerlo, pero no debes hacerlo sin antes consultar con un médico para no perjudicar tu salud. Además, la automedicación está estrictamente prohibida si el médico tratante prescribe contraindicaciones.
Tratamiento de papilomas en el cuerpo.
Métodos de hardware
Los métodos de hardware modernos para tratar los papilomas permiten deshacerse de ellos y prevenir el desarrollo de una recaída de la enfermedad. Los métodos más utilizados son:
- La criodestrucción es la destrucción de crecimientos exponiéndolos a bajas temperaturas.
- La electrocoagulación es la cauterización de formaciones mediante corriente eléctrica, cuya intensidad y frecuencia se selecciona según el tamaño, tipo y densidad del papiloma.
- Eliminación con láser. El tipo de efecto se desprende claramente del nombre. El procedimiento no dura más de 15 minutos y ayuda a eliminar para siempre los crecimientos desagradables.
Medicamento
Los medicamentos utilizados incluyen celidonia, aceite de ricino, lápiz de lapislázuli, preparaciones Sani Skin y Dermavit.
Muestran eficacia variable y no previenen la recaída de la enfermedad. La principal desventaja de la terapia con medicamentos para los papilomas es el frecuente desarrollo de reacciones alérgicas.
Prevención de papilomas
Para evitar la aparición de crecimientos y la infección por el virus del papiloma humano, debes:
- Utilice anticonceptivos de barrera durante las relaciones sexuales.
- Observe las normas de higiene personal y utilice únicamente toallas, jabón y cepillo de dientes individuales.
- Cuando visite piscinas públicas, no olvide usar zapatos de goma.
Además, conviene normalizar tu rutina diaria, llevar una dieta equilibrada, abandonar los malos hábitos y evitar situaciones estresantes. Estos factores no son la causa de la enfermedad, pero pueden desencadenar su desarrollo si el virus ya está presente en el organismo.













































































